胫骨骨折的全面解析:从诊断到康复
- 2025-02-14 11:24:37210次阅读
 温馨提示:本页面科普内容仅为健康信息的传递,不作为疾病诊断及医疗依据。如身体有不适症状,请及时到正规医疗机构检查就诊。
温馨提示:本页面科普内容仅为健康信息的传递,不作为疾病诊断及医疗依据。如身体有不适症状,请及时到正规医疗机构检查就诊。 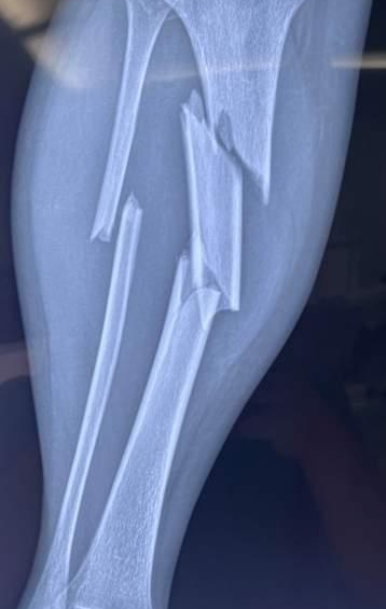
胫骨骨折的全面解析:从诊断到康复
本文旨在全面介绍胫骨骨折的类型、诊断流程、分期标准、治疗方式、不良反应处理及患者生活习惯调整,帮助读者建立科学的疾病管理观念。胫骨骨折是下肢最常见的骨折之一,尤其容易发生在意外伤害和运动损伤中。本文将从胫骨骨折的类型、如何诊断、分期标准、治疗方式、可能的不良反应及应对策略、以及患者在康复期间的生活习惯调整几个方面,进行详细讲解。
胫骨骨折不仅会导致疼痛和功能丧失,还可能引发一系列并发症。及时而准确的诊断有助于医生制定合理的治疗计划,从而最大限度地减少后遗症,提高生活质量。
胫骨骨折有哪些类型?
胫骨骨折可以根据受伤机制、骨折部位以及骨折的具体形态进行分类。常见的分类方法包括以下几种:
首先,可以根据受伤机制分为直接暴力型和间接暴力型。直接暴力型多发生于受到机动车撞击或重物砸伤等情况,通常伤情严重,伴有开放性骨折。而间接暴力型则多见于扭伤或跌倒,表现为闭合性骨折。
其次,根据骨折部位,胫骨骨折可分为近端、中段和远端骨折。近端骨折通常涉及胫骨平台,可能影响膝关节功能;中段骨折往往为横断或斜行骨折;远端骨折则常见于踝关节附近,可能造成踝关节的不稳定。
最后,根据骨折形态,胫骨骨折可分为不完全骨折和完全骨折;不完全骨折包括骨裂和青枝骨折,完全骨折则包括横断骨折、斜行骨折、螺旋形骨折和粉碎性骨折。此外,还有特殊类型骨折,如移位性和非移位性骨折、开放性和闭合性骨折等。
不同类型的胫骨骨折,表现出的症状和治疗方式也有所不同。对于医生来说,了解骨折的具体类型,有助于制定针对性的治疗计划。
如何诊断胫骨骨折?
准确的诊断是治疗胫骨骨折的基础。一般来说,诊断步骤包括临床检查、影像学检查以及必要的实验室检查。临床检查通常由医生通过问诊和体格检查进行,包括询问受伤方式、症状描述、查体检验等步骤。触诊时,骨折区域常有明显的压痛和畸形,有时还能听到骨擦音。
影像学检查是诊断胫骨骨折的金标准,首选的影像学检查手段是X线摄片。通过X线片,可以清楚地观察到骨折的形态、移位情况以及骨折线走向。在某些复杂病例中,可能需要进一步进行CT扫描或MRI检查,以更清楚地了解骨折的细节和周围软组织的损伤情况。
实验室检查在某些特殊情况下有助于诊断和治疗。例如,开放性骨折的患者需要进行血常规检查,评估感染的风险。此外,有必要时还应进行血钙、磷和维生素D水平的检测,以排除潜在的骨质疏松或代谢性骨病。
在诊断过程中,医生的经验和细致的检查尤为重要。结合临床表现和辅助检查结果,医生能够做出准确的诊断,并制定个性化的治疗方案。
胫骨骨折的分期与评估
在明确诊断后,根据受伤的严重程度和骨折的复杂性,胫骨骨折可以进行分期,以便于选择最佳的治疗策略。急性期是骨折发生后的最初几天,此时症状最为明显,患者常感到剧烈的疼痛和肿胀。急性期首要任务是减轻疼痛、减轻肿胀并防止进一步损伤。
随后是稳定期,通常在骨折后1至2周内,此时骨折处经过固定,症状逐渐减轻。稳定期的治疗重点在于维持正确的骨折对位和防止并发症的发生。
最后是康复期,骨折愈合后的1至3个月,甚至更长时间。在此期间,患者需要进行功能康复锻炼,促进受伤部位的恢复。康复训练的内容包括关节活动度的恢复、肌肉力量的增强以及步态训练等。
胫骨骨折的治疗方式详解
胫骨骨折的治疗方式因骨折类型和患者具体情况而异,通常包括保守治疗和手术治疗两种。保守治疗通常适用于不移位或轻微移位的骨折,主要方法有石膏固定和功能性支具固定。石膏固定的优点是能够较好地保持骨折对位,缺点是活动受限较多;功能性支具固定则允许适当的关节活动,有助于防止关节僵硬。
手术治疗主要适用于移位性骨折、开放性骨折和复杂性骨折,包括内固定和外固定两种方式。内固定常用钢板、螺钉、髓内钉等内植入物,将骨折固定在解剖位置;外固定则通过外固定架将骨折固定,适用于骨折端皮肤软组织损伤严重的情况。
无论采取哪种治疗方式,都需要严格遵守医嘱,定期复查,观察骨折愈合情况,并合理安排功能康复训练。
不良反应及其处理
在胫骨骨折的治疗过程中,可能会出现一些不良反应,例如疼痛管理不当、感染、血栓、骨折不愈合或畸形愈合等。疼痛是骨折后最常见的不良反应之一,适当的止痛药物和物理疗法可以有效缓解疼痛。疼痛感消失后,不应立即停药,最好在医生的指导下逐步减少药物剂量。
感染多见于开放性骨折和手术治疗的患者,预防感染措施包括严格的手术无菌操作、术后预防性使用抗生素及换药护理等。如出现感染症状,应立即就医,进行适当的抗感染治疗。
血栓多见于长期卧床或下肢活动受限的患者,预防措施包括佩戴弹力袜、进行适当的下肢活动以及使用抗凝药物。发生血栓后,应及时进行治疗,以防止血栓脱落引起肺栓塞等严重并发症。
骨折不愈合或畸形愈合常与早期固定不牢或未遵循医嘱有关,预防措施包括严格按照医生的指导进行治疗和复查。如发生不愈合或畸形愈合,可考虑手术治疗进行矫正。
总结要点 回顾胫骨骨折的管理全程,科学合理的诊治和管理是预防并发症和促进康复的关键。在医生的指导下,患者应积极配合治疗,遵循医嘱,合理安排日常生活和康复训练,提高生活质量,早日恢复健康。

